
J媽咪曾罹患小中風,懷疑與血栓異常有關,且歷經多次植入失敗,因此轉念嘗試借卵試管療程。植入前控制血栓異常,胚胎順利著床。順利懷孕後雖然意外遭遇免疫攻擊,但是在緊急治療下,終於順利畢業。
本篇文章從門診初診諮詢,病史、懷孕史、求子史整理,到安排植入療程與用藥規劃,以及當胚胎發育不如預期時,我們分析可能原因以及安排治療的經過,提供給大家做參考。
病史、懷孕史、求子史
J媽咪在他院接受兩次植入但皆失敗,因為高齡且取卵困難,因此轉念來本院諮詢借卵療程。在門診諮詢時,意外得知J媽咪多年前曾經有腦部小中風病史,經過血栓治療後,目前沒有明顯後遺症,門診諮詢對談時也都沒有特殊異狀。
J媽咪有血栓病史合併重複植入失敗,當時高度懷疑有潛在血栓異常,建議懷孕期間長期服用抗血栓藥物,因此安排J媽咪口服保O通。保O通與低劑量阿斯匹靈皆為常見口服降血栓藥,最大不同是阿斯匹靈建議懷孕35周前後停藥,降低胎兒風險;保栓通可持續服用至生產前一天,延長血栓治療時間,風險是可能因降低凝血功能,造成產後大出血;因此,服用抗血栓藥物孕婦,皆需要視為高危險妊娠。
借卵試管
J媽咪因為高齡,取卵困難,因此轉念採用借卵療程。
送子鳥借卵療程,多採用冷凍卵子。相較於新鮮卵子庫當天才知道取卵顆數,冷凍卵子庫的卵子顆數皆明確已知,對於借卵夫妻是一個好的選擇。捐卵女孩皆通過染色體篩檢,如果先生染色體正常,借卵試管就可以省下高額的PGS費用,將資源專注在血栓與免疫的療程。
借卵試管胚胎染色體正常比例介於50% ~ 60%,一般建議一次植入1~2顆胚胎。如果培養胚胎數量允許,或是植入計劃安排免疫治療,可以一次植入兩顆,提高單次懷孕機會,降低無著床風險。
免疫檢查

J媽咪植入前免疫檢查結果發現,傳統抗體(狼瘡抗體、心磷脂抗體、醣蛋白抗體、甲狀腺抗體)皆為陰性,進階指標腫瘤壞死因子偏高(TNFa 9.4),可能是過往植入失敗的主因之一。建議植入前安排腫瘤壞死因子療程。
血栓檢查

植入前檢驗發現媽咪S蛋白偏低(Protein S 46)(標準值 63~149)。血栓指標 D-Dimer (簡稱DD)0.59 偏高(標準值 < 0.55)。兩個檢驗數值異常,合併小中風病史,可以懷疑小中風是因爲血栓偏高、抗凝血能力不足導致,這類血栓異常也可能導致習慣性流產或是重複植入失敗。有鑑於此,植入前建議血栓值DD< 0.19再植入,改善胎盤血液流通、提供胚胎良好的發育環境。
植入後著床期急救
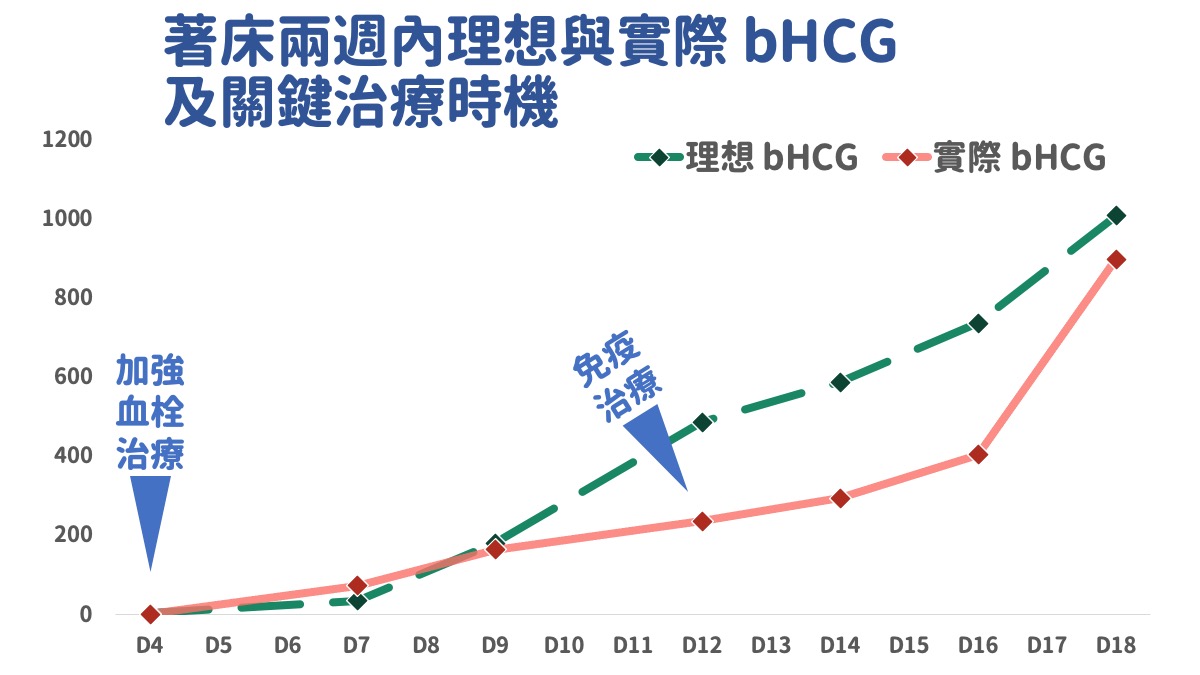
植入當周期,月經結束後啟動血栓療程,包含保O通、O必O凝、愛O通,植入當天DD如預期低於 0.19,順利植入兩顆胚胎。植入前也同時安排腫瘤壞死因子治療,使用復O。植入後第四天bhCG 0.42,胚胎順利著床,但是指數不太理想,追蹤發現植入後腫瘤壞死因子升高(TNFa 51.6),懷疑復O效果不佳,緊急改用欣O亞,同時也提高血栓針劑量。
植入後七天懷孕指數 bhCG順利回升至 72,DD 降至 0.080,皆符合理想。第九天翻倍算順利, 然而植入後第12天bhCG 235意外再度煞車,當天血栓檢驗,DD<0.10符合預期;分析免疫指標,發現B細胞從120升高至327(2.7倍),NK細胞也是168升高至226(1.3倍),B細胞及NK細胞皆明顯上升的情況下,懷疑免疫攻擊,導致發育變緩,在排除血栓問題後,決定安排IVIG進行急救。
IVIG 急救及正式放榜後
IVIG施打後兩天(植入後第14天)bhCG 294,似乎翻倍偏慢且遠低於理想(植入後14天bhCG 500~550視為良好指標),這時重新檢視血栓指標 DD 0.079 ,血栓值仍符合理想,因此推測 bhCG 偏慢可能是 IVIG 尚未完整發揮功效,我們鼓勵J媽咪樂觀以對,還沒有到放棄的時候。
植入後第16天 bhCG 403、第18天 bhCG 897、開始明顯加速。正式放榜後一週(植入後14+7天),順利看到卵黃囊(好消息),B細胞下降,但是NK細胞在IVIG治療後仍然略為升高(226升至278),經過討論決定進行第二輪的IVIG治療。
卵黃囊到有心跳畢業
超音波照到卵黃囊之後,追蹤就以超音波為主。媽咪在6周初順利聽到心跳;七周時,因為B細胞些微上升(212升至251),血栓指標DD也些微上升(0.056上升至0.093),懷疑仍有免疫攻擊,因此安排最後一次的IVIG療程。
第三次IVIG治療後,心跳發育與胎兒大小都符合理想,畢業前最後一次檢查,胎兒大小6公分,心跳159,都正常,終於在12周、克服了許多問題之後順利畢業。
J媽咪有血栓與免疫異常,屬於高危險妊娠,後續安排到醫學中心產檢及生產,祝福母子平安順產。
回顧初診諮詢
病史、懷孕史讓我們有警覺J媽咪可能有潛在異常。
有小中風病史,代表疑似有血栓異常;S蛋白偏低,代表抗凝血功能不足;血栓指標DD偏高,進一步證實體內血栓偏高,是易血栓體質,植入時強烈建議進行血栓控制,降低胎盤血栓(文獻也有稱為胎盤中風)的風險,強化胎盤血流,改善胚胎發育環境,有助於胚胎發育。
J媽咪在植入後的頭兩週時間,意外出現胚胎發育變慢,當時採用高劑量血栓治療,順利讓bhCG恢復到理想的速度,代表血栓是胚胎發育的關鍵之一。
免疫檢查
除了血栓之外,初步免疫檢查也發現數個異常。免疫治療跟血栓治療比起來,需要額外考慮治療費用與治療成功率。
免疫治療從較爲低價、單純的腫瘤壞死因子療程(復O、欣O亞)、到稍微複雜的B細胞治療(安O平、奔O生)、到最高價也最複雜的免疫球蛋白療程(IVIG)。
治療的成功率高低,要評估植入胚胎數、植入的胚胎年齡(受精卵齡、非植入孕母年齡)、胚胎染色體正常機會、胚胎是否有冷凍損傷、解凍損傷、孵化異常等、再來也建議同時合併賀爾蒙與血栓評估。
因此,初次植入客戶,多以單純免疫治療為優先、複雜高價的免疫治療作為備案或緊急救援時使用;多次植入失敗的客戶,才有可能考慮在植入前進行高價複雜的免疫治療。
J媽咪在懷孕的頭三個月,在血栓控制良好(DD<0.10)、賀爾蒙正常,胚胎沒有受損(冷凍、解凍、植入圖像分析),植入兩顆借卵胚胎(染色體正常機會高)的情況下,仔細分析免疫細胞變化,判定有免疫細胞攻擊,因此進行高階免疫治療(IVIG),順利有成。
血栓標準值
傳統成人血栓標準值認為 DD< 0.55代表正常。然而,臨床經驗上有發現,不同的胚胎、不同的療程、不同的體質需要有不同的標準。
近期臨床經驗上認為,DD<0.19會是對胚胎發育更好的指標;針對免疫媽咪 DD< 0.10 可能更為理想;而重複植入失敗多次且歷經高階免疫治療仍未成的客戶,或許DD<0.045是更好的。
然而,為達到這樣嚴格的理想血栓指標,客戶會需要採用高劑量的血栓治療;而高劑量血栓治療,或嚴格DD,有可能增加孕婦自發性出血或是內出血的風險,如果形成腦內出血就可能引發出血性中風;如果是顱內出血(頭骨與大腦之間),可能會引起四肢無力、四肢麻木、臉部偏癱、說話不清等症狀;如果引發腹腔內出血、可能需要緊急手術止血;如果是肌肉內出血,會有早期孕期抽筋等現象(懷孕三個月內)。因此,高劑量血栓治療,需要密切評估客戶症狀,及評估胎兒發育,如果胎兒發育符合理想,就可以提早減量採用標準劑量治療即可,降低出血風險。
免疫標準值
根據文獻,一般成人免疫細胞標準值為:
B細胞 (CD19+) 百分比5%~20%,絕對值為100 ~ 600 cell/ul;
NK細胞(CD 16+56)為 5%~25%,絕對值為 90 ~ 600 cell/ul。
然而,我們發現試管媽咪的B細胞與NK細胞標準與成人未必相同,需要配合客戶懷孕結果來分析,設定每個試管中心自己的標準值。
有一個重要的觀念:「我們不是在治療指數,我們是在治療胚胎生長的環境」。如果胚胎發育不好,要去分析指數是否有異常;如果胚胎發育正常,指數紅字未必代表有異常。當然,最後仍需要整體評估,從懷孕史、求子史、植入史,以及植入胚胎品質、胚胎數,治療的成功機會、費用等全面評估後,選擇最適合的療程。
結論

客戶的經歷讓我們學到
1. 病史、懷孕史、求子史很重要。小中風病史合併重複植入失敗,就可高度懷疑有血栓異常。植入前積極安排血栓治療,胚胎順利著床。
2. DD<0.19未必代表正常。指數正常未必代表正常,胚胎發育的速度才是關鍵。胚胎發育速度符合預期,表示胚胎生長環境好,紅字未必需要緊張;胚胎發育不如預期,表示胚胎生長環境有異常,沒有紅字代表標準可能需要調整。
3. 客戶初期採用高劑量血栓針後,DD<0.10,bhCG在下次追蹤就順利爬升,也印證了傳統標準DD 0.19未必適合每一個胚胎、每一位客戶。
4. 免疫沒有紅字未必正常,動態增加的比例也很重要。傳統認為B細胞總量>500才代表異常。但是,當血栓值已經低於 0.10,可以初步排除血栓異常,bhCG如果沒有正常翻倍代表一定還有問題。回頭看,發現B細胞雖然小於500,但是已經比初始值增加2.7倍,如果不處理,bhCG 最後一定會停止上升,最後胎停。
詳細的問診、動態的追蹤、先血栓後免疫的治療,讓客戶這次順利畢業,恭喜媽咪。
需要門診諮詢
可以找日升,祝福大家早日生。
預約門診
參考資料
註 1.
( 歡迎分享連結至 Facebook、Line、或是其他社群媒體 )
( 如需全文轉載編輯,請與我聯絡 IVFLI.blogspot@gmail.com )
( All rights reserved 李日升醫師保留所有權利 )
